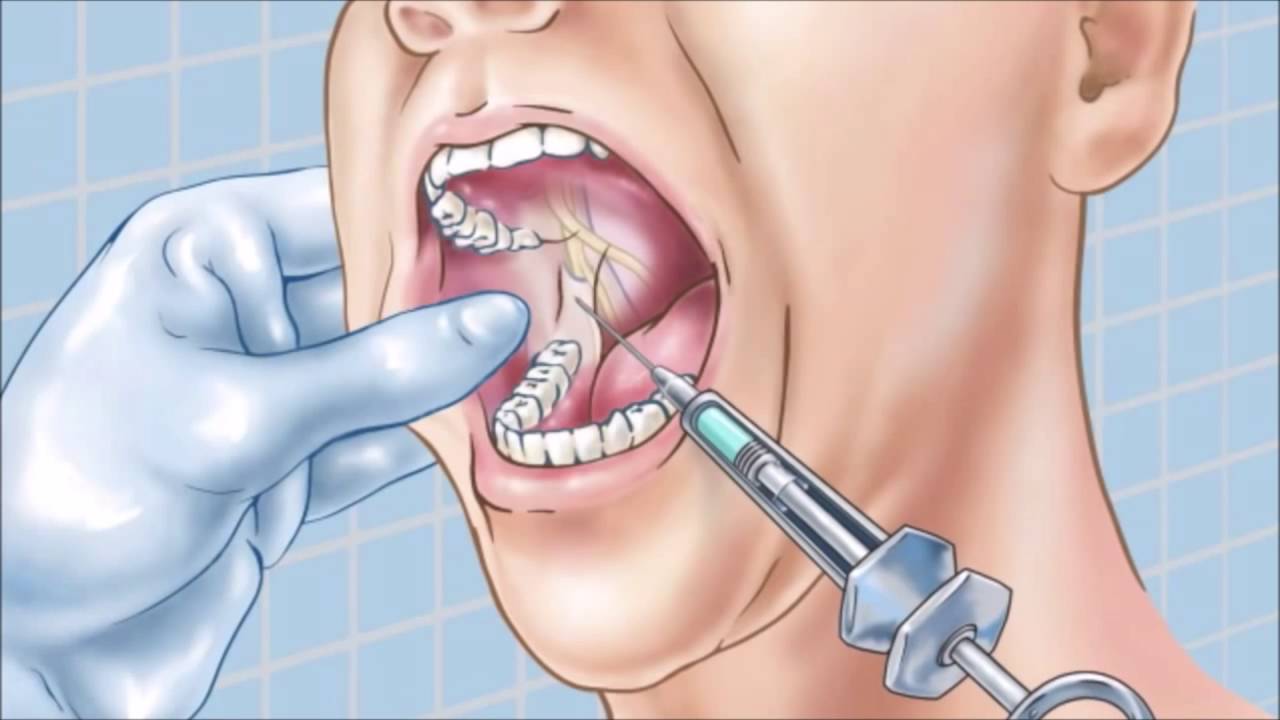
Мандибулярная анестезия в стоматологии применяется достаточно часто благодаря вариабельной технике проведения и широкому спектру показаний к данной манипуляции. Она позволяет обезболить обширный участок нижней челюсти, включая не только зубы, но и мягкие ткани ротовой полости за счет блокировки нижнего альвеолярного нерва.
При правильном осуществлении мандибулярной анестезии чувствительность утрачивают зубы нижнего ряда, нижнечелюстные альвеолы, треть языка, нижняя губа, десны и дно ротовой полости. С учетом того, что незаблокированным остается нижнелуночковый нерв, для проведения некоторых лечебных процедур мандибулярную анестезию дополняют инфильтрационной.
Показания и противопоказания
Мандибулярную анестезию применяют при выполнении следующих манипуляций:
- лечение кариеса или пульпита;
- экстракция зубной единицы нижнего ряда;
- восстановление челюсти после травмы, наложение шины;
- удаление новообразований и выделение биопсийного материала;
- иссечение секвестров, кист указанной области;
- вскрытие абсцессов нижней челюсти;
- рассечение десневого капюшона над зубом мудрости.
Однако существует и ряд противопоказаний для осуществления подобной техники обезболивания:
- индивидуальная непереносимость анестетика;
- повышенная кровоточивость, в том числе при применении кроверазжижающих препаратов;
- воспалительный процесс в предполагаемой области введения иглы;
- психзаболевания;
- эпилепсия;
- септический процесс.
Некоторые из этих противопоказаний являются относительными, и выполнение анестезии становится возможным после устранения проблемы.
Существует большое количество авторских методов мандибулярной анестезии (по Егорову, Брауну, Лагарди), которые описаны в медицинских монографиях, в том числе в учебнике по хирургической стоматологии Т. Г. Робустовой. Рассмотрим подробнее наиболее часто применяемые методики.
Методы мандибулярной анестезии
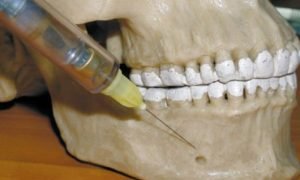
Основная цель данного метода обезболивания – воздействовать на нижний альвеолярный нерв, который попадает в ротовую полость через отверстие нижней челюсти немного выше ее угла.
По технике проведения мандибулярную анестезию делят на внутриротовую (инъекция непосредственно в полости рта) и внеротовую (вкол шприца производится снаружи). Каждый из этих вариантов имеет множество модификаций.
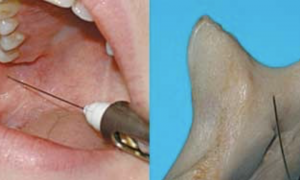
- Классический пальпаторный метод заключается в предварительном определении точки ввода иглы на ощупь. Больной максимально широко раскрывает рот, доктор указательным пальцем нащупывает внутренний край нижнечелюстной ветви. Игла вводится в точку, находящуюся на 10 мм кзади от кончика пальца доктора и на 10 мм выше поверхности 2-3 моляров. Тубус шприца при этом соприкасается с поверхностью второго премоляра другой стороны. После погружения на глубину чуть более 1 см вводится 0,3 мл анестезирующего средства для обезболивания языка. После того, как кончик иголки уткнется в кость, стоматолог меняет направление ее продвижения вверх и назад и погружает еще на пару сантиметров. Перед введением оставшейся части препарата следует провести аспирационную пробу: потянуть поршень шприца на себя. Если набирается кровь, значит травмирован кровеносный сосуд. Тогда иголку чуть-чуть смещают.
- Модификация пальпаторного метода по Брауну заключается в некотором изменении направления движения иглы и использовании иных ориентиров. Браун предложил размещать сам шприц на клыке с другой стороны, а иголку вкалывать в середину ретромолярного треугольника.
- Обезболивание по Лагарди осуществляется при невозможности больного широко распахнуть рот. Такое случается при артрозе или травме височно-нижнечелюстного сочленения. Для выполнения анестезиологического пособия стоматолог пальпаторно определяет внутренний край ветви нижней челюсти, следует по нему вверх и вводит иголку изнутри на высоте шеек верхних зубных единиц. Проталкивает иглу на 20 мм глубже, выпуская небольшую дозу лекарства, затем поворачивает в сторону и книзу, впрыскивая оставшуюся часть средства.
- Модификация по Вазирани-Акинози тоже используется при затрудненном раскрывании рта. Вкол проводится в зону, локализующуюся между верхнечелюстным альвеолярным отростком и внутренней поверхностью нижнечелюстного отростка. Слизистую прокалывают на уровне «восьмерки» и проводят иголку на 25 мм вглубь по ходу нижней челюсти. Обычно вводится около 2,0 мл обезболивающего вещества.
- Аподактильный способ предполагает проведение анестезии без предварительной пальпации. В данном случае, чтобы делать все манипуляции правильно, врач должен хорошо представлять особенности анатомии нижней челюсти и определять все структуры визуально. Ориентиром служит крыловидно-нижнечелюстная складка. Иглу устанавливают на наружную поверхность данной складки на границе между верхней и средней ее третями. Ход иглы не отличается от пальпаторного метода. Данный вариант считается менее надежным из-за возможных индивидуальных особенностей строения челюсти.
- Аподактильная анестезия в модификации Верлоцкого проводится аналогичным предыдущему способом, но введение иголки производится ровно посередине крыловидно-нижнечелюстной складки. Этот метод применяется в основном при лечении пожилых людей и в детской практике. У этой категории пациентов отверстие нижней челюсти обнаруживается несколько ниже в связи с анатомическими возрастными особенностями.
- Подскуловой способ анестезии по Берше относится к внеротовым методикам, которые в целом применяются нечасто. Например, при травмах слизистой или ее воспалительных изменениях, а также при спазме жевательной мускулатуры. Инъекцию проводят в точку, расположенную под скуловой дугой, на пару сантиметров кпереди от ушного козелка. Глубина инъекции составляет около 23 мм.
- Модификация Дубова заключается в более глубоком продвижении кончика иголки – примерно на 33 мм. В этом случае обезболивается более обширная зона. В остальном техника выполнения анестезиологического пособия не отличается от предыдущего варианта.
- Метод внеротовой анестезии по Уварову предполагает введение анестетика на глубину 45 мм от скуловой дуги. Таким образом врач достигает овального отверстия, из которого выходит третья веточка тройничного нерва, отвечающая за чувствительность нижней челюсти. При ее блокаде область онемения становится более широкой.
- Согласно методике Егорова, инъекция проводится на 10 мм кпереди от суставного бугорка под скуловой костью. Игла движется в направлении височной кости. После упора в костную ткань пройденное расстояние фиксируется стоппером. Затем иголку немного вытягивают обратно и снова вводят теперь уже под прямым углом к коже на помеченную глубину. Из-за сложности реализации способ применяется нечасто.
- Поднижнечелюстная методика также применяется достаточно редко. Стоматологу нужно установить указательный палец по заднему краю нижнечелюстной ветви, а большой – под ее углом (либо наоборот, если анестезия осуществляется с другой стороны). Укол делают на пару сантиметров кпереди от кончика большого пальца. Иголка движется параллельно указательному пальцу, погружаясь в ткани на 35 мм. Впрыскивают примерно 2,0 мл обезболивающего средства.
- Позадичелюстная техника анестезии заключается во введении иглы сзади от ветви нижней челюсти, в области сосцевидного отростка. Это наименее популярная методика на сегодняшний день, поскольку слишком высок риск травматизации околоушной слюнной железы при малейшей технической погрешности.
Обезболивание наступает спустя 5-15 минут (в зависимости от выбранного метода) и длится 2-4 часа (в зависимости от объема анестезирующего вещества).
Видео: о мандибулярной анестезии.
Возможные осложнения
Разного рода осложнения развиваются при нарушении техники проведения анестезии либо при возникновении у пациента индивидуальной реакции на вводимый препарат. Возможны следующие нежелательные явления:
- ишемия мягких тканей в области обезболивания из-за поступления анестетика непосредственно в сосуд;
- инфицирование ротовой полости;
- формирование гематомы;
- развитие аллергической реакции на препарат;
- головокружение, тошнота, обморок;
- поломка иглы и застревание ее части в мягких тканях;
- повреждение лицевого нерва, который выключается, и развивается парез мимической мускулатуры нижней части лица;
- блокада нижнего зубного сплетения за счет его повреждения иглой – возникает преходящее онемение в области нижних моляров;
- нарушение работы нижней крыловидной мышцы.
Во многих случаях предупредить развитие осложнений позволяет своевременное информирования врача об имеющихся заболеваниях, аллергиях и принимаемых на момент лечения препаратах.

Кошмар…